吞未落咳不停好難受?您今天又吞嚥困難了嗎?
「爺爺以前都吃便當,現在白飯吞不下只能吃稀飯,而且吃飯的時間變好久,幾個月下來越吃越少,體重也掉了好幾公斤」;「奶奶最近喝水好容易嗆到,近幾個月來因為吸入性肺炎反覆出入醫院,體力也大大不如以往」,以上的情形,已經在社會各個角落默默上演。每個人都希望家中的長輩能夠健康呷百二,但隨著年齡增長,「吃」可能成為一個潛在的壓力來源,甚至是無形的殺手。我想一定很多人會納悶有這麼嚴重嗎?要回答這個問題,就要從「吞嚥的生理機制」開始說起。
吞嚥的生理機制
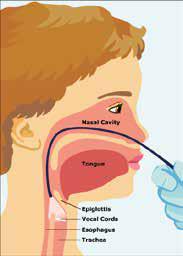
從口腔或鼻腔通往身體的路徑有兩個,位於前方的路徑會經過喉部通往氣管,我們呼吸的氣體便經由此通道進入肺部;位於後方的路徑則是從咽部通往食道然後連結至胃,可想而知後方的通道才是食物的路徑。當攝入的食物或水跑到前方,就會導致嗆咳或吸入性肺炎。

吞嚥困難介紹與治療
根據國民健康署統計,台灣約有12.8%的65歲以上長者有吞嚥困難,比例之高,約略每10位高齡者可能就有1個有輕度以上吞嚥障礙。隨著高齡者越來越多、這個數字也越來越高,同時提升罹患吸入性肺炎的風險,有致死的可能。除了老化以外,年長族群中造成吞嚥困難的原因還有很多,可能是中風,頭部外傷,神經退化性疾病如失智或帕金森氏症等。吞嚥困難除了提高吸入性肺炎的風險,患者也會因為吃東西的時候不舒服,減低進食的意願,導致營養不足、變瘦,抵抗力下降,而且也不願意講話,導致肌肉退化的速度更快。
針對吞嚥障礙的評估,本科提供纖維內視鏡吞嚥檢查,應用軟式纖維內視鏡觀察口腔、咽部及喉部的解剖構造,並針對食物在吞嚥前、吞嚥中及吞嚥後咽部和喉部的反應作紀錄並發現可能的病灶所在。我們會請病人攝入不同濃稠度的食材並將食物染色以觀察食物的走向,找出進食過程中發生吞嚥障礙的部位與原因,這是目前針對吞嚥困難病患第一線的檢查,方便、安全且沒有放射線暴露。而在檢查的同時,我們亦可讓患者吃平常所喜好的食物,評估吞嚥障礙的嚴重程度,以及能否安全地移除鼻胃管改由口進食。
當家中長輩出現了容易流口水、吃飯時食物老是從嘴裡掉出來、吞完後口中仍然殘留不少食物、喝水容易嗆到、咀嚼食物較無力等情形,別忘了帶他們來耳鼻喉頭頸外科接受評估噢!
▲纖維內視鏡吞嚥檢查
治療團隊介紹 耳鼻喉科 林聖凱醫師



